- Инфекционные болезни
-
вр. Клименко П.Э.
Бронхит – заболевание бронхов, носящее воспалительный характер. Бронхи — трубки, связывающие трахею и легкие. В результате возникновения недуга они выделяют слишком много слизистого вещества или воспаляются. Заболевание может быть вызвано вирусом, инфекцией или в результате вдыхания химических веществ. Большинство людей, страдающих бронхитом — дети или мужчины пожилого возраста, люди, проживающие в странах с влажным климатом.
Классификации бронхита
- Острый;
- Хронический.
- Первичный – заболевание является обособленным, то есть поражает только бронхи или в сочетании с другими дыхательными органами;
- Вторичный — в случае, если бронхит появляется в качестве осложнения в результате иного заболевания, например гриппа, туберкулеза, легочных и сердечных болезней.
- Трахеобронхит – начальная стадия бронхита, когда воспаляются крупные бронхи и трахея;
- Бронхит – недуг перемещается в область средних и малых бронх;
- Бронхиолит – воспаление происходит в бронхиолах, что чаще всего поражает маленьких детей.
Существуют и иные классификации бронхита по разным признакам.
Причины заболевания
При остром бронхите:
- дым и пыль;
- вредные химические вещества, например, хлор, аммиак;
- аллергены;
- переохлаждение организма;
- инфекции вирусной или бактериальной природы (грипп, корь, краснуха).
При хронической форме:
- стафилококки, стрептококки, инфекции в дыхательных путях, грипп;
- курение, которое парализует работу защитных ресничек, удаляющих из дыхательных путей вредные вещества. Причем негативно влияют на работу дыхания как активное, так и пассивное курение;
- самолечение;
- постоянное нахождение в помещении с повышенным содержанием пыли и газов;
- наследственная предрасположенность;
- влажный холодный климат.
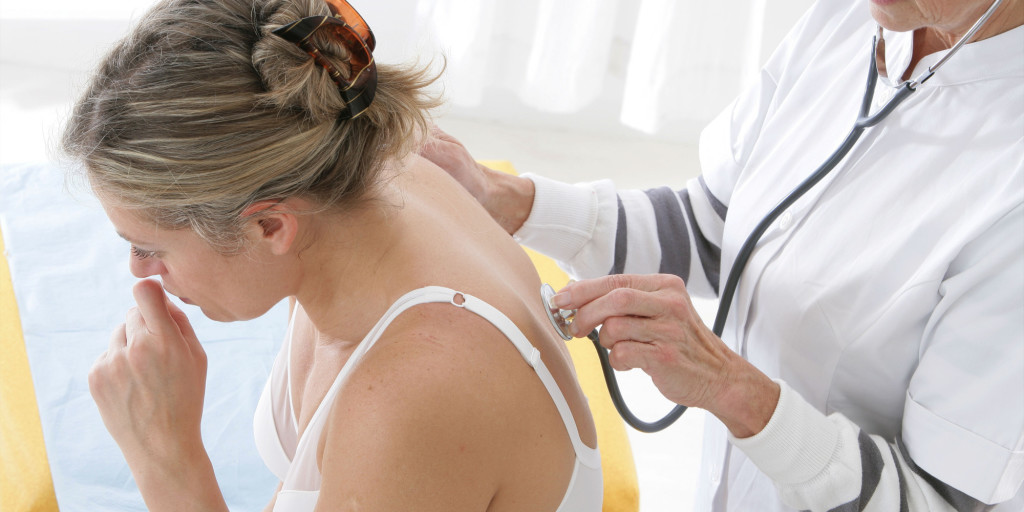
Бронхит: симптомы, лечение в домашних условиях
При острой форме:
- бронхит начинается с першения в горле и общей слабости, из-за чего воспринимается больным как обычная простуда;
- характеризуется сухим кашлем, который значительно усиливается во время сна и смягчается в течение нескольких дней, становясь влажным. Если мокрота, выделяемая при кашле, имеет зеленоватый или серый оттенок, значит к бронхиту присоединилась бактериальная инфекция;
- в наиболее сложных случаях заживление бронхов, а, следовательно, и кашель может продолжаться до нескольких месяцев;
- чаще всего возникает как осложнение на фоне других инфекционных заболеваний: гриппа, ринита, ларингита, аллергии и т.д., также при активизации сапрофитов, например пневмококков, стафилококков и стрептококков;
- часто сопровождается повышением температуры до 39 градусов, головными болями и общей вялостью;
- насморк;
- самый опасный период для зарождения заболевания – весна и осень, когда часто меняющаяся погода порождает простудные заболевания.
длится максимум месяц;
При хронической форме:
- кашель повторяется более двух лет подряд и длится не меньше трех месяцев в течение каждого года;
- постоянный кашель с выделением мокроты, особенно под утро, нарушение дыхания. Кашель провоцирует болевые ощущения в груди и животе больного;
- из-за сложности при дыхании в организм попадает все меньше кислорода, из-за чего кожа человека становится синюшной, нарушается процесс вентиляции легких;
- лихорадка, слабость, повышенное потоотделение;
- осиплость голоса, шипящие хрипы;
- нередкостью является кровохаркание;
- при запущенной форме кашель вызывает выделение гноя, и бронхит может эволюционировать в воспаление легких;
- если первопричиной бронхита является аллергия, больной чувствует жжение в груди и отсутствие аппетита;
- поражаются не только слизистые поверхности бронхов, но и их стенки и окружающее их легкое, что становится причиной пневмосклероза и других заболеваний;
- наиболее встречающийся исход – смерть больного вследствие легочно-сердечной недостаточности.
Лечение в домашних условиях
- Необходимо отказаться от курения, хотя бы до облегчения симптомов бронхита;
- Постельный режим;
- Употребление достаточного количества горячей жидкости: чая, особенно с добавлением лекарственных трав, молока, минеральной воды с содой, настоя брусники;
- Жаропонижающие препараты в случае повышения температуры (например, парацетамол или ибупрофен);
- Отхаркивающие препараты, которые разжижают мокроту, типа Бромгексин, Амброксол;
- Мукокинетики, которые помогают мокроте отходить, например, йодид калия,Доктор МОМ;
- Врач может порекомендовать прием антибиотика и кортикостероидов в случае присоединения инфекции;
- Ингаляции с добавлением бронходилататоров для облегчения дыхания, щелочные ингаляции;
- Банки, горчичники, картофельные лепешки и горячие ванночки для ног, желательно с горчицей;
- Настой корня солодки, чай из липы;
- Растирание и компрессы с теплым камфорным или другим нерафинированным маслом;
- Компрессы из сливочного масла и меда в равных пропорциях;
- Повышение влажности в помещении с помощью увлажнителя или просто влажных простыней;
- Лимонный сок с медом;
- Прогулки на свежем воздухе в период выздоровления помогут его ускорить.